Влияние холодной погоды на гипертонию
Влияние холодной погоды на гипертонию
Знание - сила
Влияние погоды на артериальную гипертензию
МИНИСТЕРСТВО ОБРАЗОВАНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ УЧРЕЖДЕНИЕ ОБРАЗОВАНИЯ «ВИТЕБСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ ИМЕНИ П.М. МАШЕРОВА»
Кафедра Анатомии и физиологии человека
КУРСОВАЯ РАБОТА
по курсу Ксенобиология
Влияние погоды на артериальную гипертензию
Кучинский Александр Иванович,
Дударев Александр Николаевич,
ОРГАНИЗМ ЧЕЛОВЕКА, СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА, АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ, АТМОСФЕРНОЕ ДАВЛЕНИЕ ВОЗДУХА, ОТНОСИТЕЛЬНАЯ ВЛАЖНОСТЬ ВОЗДУХА, ТЕМПЕРАТУРА ВОЗДУХА.
Объект изучения - больные артериальной гипертензией.
Предмет изучения - влияние погодных явлений на больных артериальной гипертензией.
Цель работы - изучение зависимости частоты приступов артериальной гипертензии от погодных явлений.
Методы исследования: описательно-аналитический, сравнительно-сопоставительный, статистический.
Теоретическая и практическая значимость: зная о влиянии погодных явлений на больных артериальной гипертензией, можно составить программу профилактических мероприятий, позволяющих уменьшить количество вызовов скорой медицинской помощи, сократить продолжительность больничных листов, уменьшить потребление лекарственных препаратов.
. Артериальная гипертензия, симптомы, методы определения и последствия ее развития
.1 Общее представление об артериальной гипертензии
.2 Классификация артериальной гипертензии
.3 Этапы развития и методы определения артериальной гипертензии
. Погодные явления как фактор внешнего воздействия на организм человека
.1 Общее описание погодных явлений
.2 Факторы погоды и реакции организма
. Влияние погодных условий на развитие артериальной гипертензии
Список использованной литературы
Человек является частью природы, непосредственно связан с ней, поскольку от природы он получает пищу, кров и сырье для своей деятельности. Помимо этих положительных моментов окружающая среда таит в себе и ряд опасностей для жизни человека: стихийные бедствия, дикие животные, возбудители болезней и т.д. Поэтому, чтобы выжить человек, постоянно должен бороться с этими негативными факторами. Тем не менее, человек также воздействует на окружающую среду и не всегда это воздействие приносит пользу.
На здоровье человека влияют многие факторы, как внутренние (генетическая предрасположенность, биоритмы организма, стресс и т.д.), так и внешние (погодные явления, микроорганизмы, загрязнение окружающей среды и др.). Одной наиболее чувствительной системой организма является сердечно-сосудистая, поскольку через кровь осуществляется взаимообмен между внешней средой и внутренним состоянием. Среди сердечных заболеваний ведущее положение занимает артериальная гипертензия, повышенное давление, которое является предшественником других сердечных заболеваний. Она встречается среди широких слоев населения и зависит от многих факторов.
Объект изучения - больные артериальной гипертензией.
Предметом изучения в данной курсовой работе является влияние погодных явлений на больных артериальной гипертензией.
Целью является изучение зависимости частоты приступов артериальной гипертензии от погодных явлений. Для реализации данной цели поставлены следующие задачи:
изучить причины возникновения, симптомы и последствия артериальной гипертензии, а также ее классификацию;
рассмотреть погодные явления как факторы внешнего влияния на здоровье человека;
выявить степень воздействия погоды на артериальную гипертензию.
1. Артериальная гипертензия, симптомы и последствия ее развития
.1 Общее представление об артериальной гипертензии
артериальный гипертензия погода
Артериальная гипертензия является заболеванием сердечно-сосудистой системы и часто встречается среди населения. Она воздействует на сосудистую часть этой системы.
Сердечно-сосудистая система включает сердце, кровеносные сосуды и кровь, выполняя многие функции: питание, защита и даже удаление шлаков. Эта система должна взаимодействовать с каждой клеткой организма и немедленно реагировать на любое изменение условий внутренней среды, чтобы обеспечивать максимальную эффективность функционирования всех систем организма. С помощью крови осуществляется обменная, выделительная, транспортная, газообразная и защитная функции. Эта система охватывает весь организм, проникая во все его участки.
Кровь, проходя через сосуды, оказывает на них давление, которое характеризуют два показателя: систолическое и диастолическое давление. Более высокий показатель - систолическое давление в артерии и соответствует систоле (сокращение) желудочков сердца. Сокращение желудочков проталкивает кровь по артериям со значительной силой, которая обуславливает высокое давление на стенку артерии. Низкий показатель - диастолическое давление, отражающее самое низкое давление в артерии, которая соответствует диастоле (расслабление) желудочков, когда мышца сердца расслаблена.
Среднее артериальное давление отражает среднее давление крови, движущейся по артериям. Изменения давления крови в основном обусловлены особыми изменениями, происходящими в различных отделах кровяных сосудов. Общее сужение кровеносных сосудов повышает артериальное давление, а общее расширение - снижает его. [1,c. 158]
В целом, у человека никогда не бывает абсолютно стабильного артериального давления. Организм реагирует повышением давления на очень многие факторы. Например, когда организм испытывает физическую нагрузку - давление повышается, так как мышцы нуждаются в активном снабжении кислородом; когда человек встает после состояния покоя - сердцу надо доставить большее количество обогащенной крови в активизировавшиеся органы; когда человек находится в состоянии эмоционального потрясения - повышение давления обусловлено выработкой адреналина; немалое значение на повышение давления оказывают и химические факторы - употребление кофе, алкоголя, курение.
Многие ученые изучали зависимость АД от многих факторов. Так, К.В. Гавриков в своем исследовании выявил зависимость АД от возраста (табл.1). Эта зависимость является установленной нормой, и все отклонение от которой являются патологией.
Таблица 1 - Зависимость АД от возраста (по К.В. Гаврикову) [2,С 6]
Возраст Артериальное давление, мм рт.ст.Систолическое ДиастолическоеНоворожденные 59 -7130 - 40 1 - 12 месяцев85 - 10035 - 451 - 2 года85 - 10540 - 503 - 7 лет86 - 11055 - 638 - 16 лет93 - 11759 - 75 17 - 20 лет100 - 120 70 - 80 21 - 60 летДо 140До 90Старше 60 летДо 150До 90
Эпидемиологические исследования свидетельствуют о значительной распространенности артериальной гипертензии. Еще в 80-е годы 20-го столетия советскими учеными отмечено, что частота артериальной гипертензии среди детей школьного возраста достигает 7,1%. У мужчин в возрасте 30-39 лет данная болезнь встречается в 18,1%;, в возрасте 40-49 лет - в 35,1%. Наиболее часто артериальную гипертензию обнаруживают в старших возрастных группах. [3, С 8]
Артериальная гипертензия - это патофизиологическое и клиническое понятие, объединяющее состояния, которым сопутствует длительное повышение гидростатического давления в артериях большого круга кровообращения. Наиболее характерным для нее является повышение диастолического артериального давления (АД), в основном сопровождающееся повышением систолического АД выше уровня, который обычно встречается в популяции. [4, С 400]
Объединенным Национальным Комитетом США по определению, оценке и лечению высокого артериального давления разработаны градации уровня артериального давления и критерии артериальной гипертензии у взрослых.
Согласно этим рекомендациям, систоло-диастолической артериальной гипотензией надо считать стойкое повышение АД от 140/90 мм рт.ст. и более. Систолическое АД менее 130/139 мм рт.ст. и диастолическое в пределах 85-89 мм рт.ст. считают высоким нормальным АД. При диастолическом АД 90 мм рт.ст. и систолическим в пределах 140-159 мм рт.ст. состояние определяется как пограничное изолированная систолическая артериальная гипертензия (синонимы: транзиторная артериальная гипертензия, предгипертония, нейроциркуляторная дистония по гипертоническому типу). Она обусловлена дисрегуляцией АД, дальнейшая эволюция которого определяется со временем. Такие больные являются неоднородной группой с различными исходами заболевания (нормализация АД, трансформация в стойкую артериальную гипертензию; без перемен), летальность в которой достоверно выше, чем среди стойких нормотоников (люди с нормальным давлением).
В целом, критерии артериальной гипертензии Объединенного Национального комитета США (1992) совпадают с критериями Комитета экспертов Всемирной Организации Здравоохранения (1993). Согласно им повышенным считается АД от 140/90 мм рт.ст. и больше, а к пограничной артериальной гипертензии относят величины АД в пределах 140-159 (систолическое) и 90-94 (диастоличекое) мм рт.ст. При диастолическом АД менее 90 мм рт.ст. и систолическом 160 мм рт.ст. и более, состояние определяется как изолированная систолическая артериальная гипертензия. [4, С 402]
Известно, что у более чем 90% страдающих гипертензией ее происхождение неизвестно. Факторы риска возникновения гипертензии делятся на те, которые можно изменить (наследственность, процесс старения и расу повышенный риск у африканской расы), и те, которые не изменяются резистентность к инсулину, избыточная масса тела, режим питания (чрезмерное потребление натрия, т.е. соли), применение пероральных противозачаточных средств, гиподинамия. В последнее время все большее число исследований указывает на общую связь между гипертензией, коронарной болезнью сердца, избыточной массой тела и диабетом, связанным с резистентностью к инсулину.
В настоящее время, установлено, что физическая тренировка аэробной направленности приводит к снижению артериального давления у людей со средней степенью гипертензии, хотя механизмы этого до конца не определены. Физические упражнения не только приводят к снижению артериального давления у людей со средней степенью гипертензии, но влияют и на другие факторы риска. Так, физические упражнения способствуют уменьшению количества жира в организме и могут увеличивать мышечную массу, что важно для снижения уровней глюкозы крови и, следовательно, регуляции содержания сахара в крови. Последнее может способствовать уменьшению резистентности инсулина. Физические упражнения также способствуют снижению уровня стресса и уменьшению количества выкуриваемых сигарет. Все это подтверждается тем ,что у физически активных и подготовленных людей риск развития гипертензии значительно снижен. [1, C 438-446]
Поскольку артериальная гипертензия широко распространена среди населения всех стран, изучение факторов развития является очень важным моментом в поддержании здоровья всего общества.
.2 Классификация артериальной гипертензии
На сегодняшний день существует несколько классификаций артериальной гипертензии:
) В зависимости от этиологии артериальную гипертензию разделяют на первичную (эссенциальную) и вторичную (симптоматическую). Первичная артериальная гипертензия - это заболевание, обусловленное повышением АД, причина которого неясна. Общеизвестным названием этого вида артериальной гипертензии - «гипертоническая болезнь», которую предложил Г.Ф. Ланг. На сегодняшний день в медицине используются два этих названия как гипертоническая болезнь, так и эссенциальная артериальная гипертензия, ведь на долю этого заболевания приходится около 90% случаев артериальной гипертензии.
Вторичная артериальная гипертензия выделяется тем, что причина ее возникновения установлена. Причиной может быть как заболевание (сахарный диабет, атеросклероз и т.д.), нарушения эндокринной системы (гиперпаратиреоз), травма (травма мозга, опухоль), последствие применения лекарств (эстрогенов контрацептивов, глюкокортикостероидов, нестероидных противовоспалительных препаратов и т.д.), злоупотребление алкоголем, при остром отравлении свинцом, а также иногда при кальциемии, позднем токсикозе беременных.
) Выделяют доброкачественные и злокачественные артериальные гипертензии. Доброкачественной (медленно протекающая) могут быть только эссенциальная артериальная гипертензия, которая в зависимости от уровня артериального давления может быть мягкой (легкой), умеренной, тяжелой или очень тяжелой. Удельный вес мягкой артериальной гипертензии достигает 80%. [4, C 403-404]
Злокачественной (быстроразвивающаяся) могут быть как первичная, так и вторичная артериальная гипертензия. Наиболее характерный ее признак - острое развитие повреждения сосудисто стенки, которое проявляется прежде всего тяжелой ретинопатией и почечной недостаточностью вследствие резкого и стойкого повышения АД, вне зависимости от его величин (больше 230/130 мм рт.ст.). В основном, злокачественная артериальная гипертензия отмечается с самого начала развития заболевания. Реже такое течение приобретает стойкая доброкачественная артериальная гипертензия, обычно нелеченная. [4, C 403-404]
Для злокачественной гипертензии характерны головная боль, сопровождающаяся рвотой и головокружением, бледность кожных покровов, анемия, снижение массы тела, гипертоническая энцефалопатия с нарушением сознания, приступами судорог и расстройствами мозгового кровообращения. Также поражается глазное дно. Вследствие поражения сердца развивается левожелудочковая недостаточность, а со стороны почек - нередко почечная недостаточность.[2, С25-26]
) В зависимости от ведущего патогенетического фактора повышения АД выделяют: А) - артериальную гипертензию выброса; Б) артериальную гипертензию сопротивления как результат преимущественного повышения тонуса артериол (например, вазоренальная артериальная гипертензия; В) объемную, или гиперволемическую, артериальную гипертензию. [4, C 403-404]
) В зависимости от систолического и диастолического АД гипертензия может быть систолической, диастолической и систоло-диастолической.
) По характеру течения различают транзиторную (кратковременное повышение АД), лабильную (умеренно нестойкое повышение АД), стабильную (устойчивое значительное повышение АД), злокачественную (стабильное высокое АД, вызывающее ранние осложнения) и пароксизмальную (кризовое течение) артериальную гипертензию.[2, С 10]
.3 Этапы развития и методы определения артериальной гипертензии
У здорового человека давление достаточно быстро нормализуется; у человека с предрасположенностью к гипертонии, или, когда в организме это заболевание уже развивается, повышенное давление сохраняется дольше, чем у здорового человека. Постепенно организм начинает воспринимать повышенное давление как нормальное, и самостоятельно начинает поддерживать эту «норму». В работу включаются гуморальные механизмы, которые влияют на организм посредством гормонов и некоторых других активных веществ, поступающих в кровь из органов и тканей. При такой регуляции гипертония становится все более устойчивым состоянием и, в конце концов, гипертоническая болезнь переходит в хроническую форму.
Клиническая картина зависит от стадии и формы заболевания. При отсутствии осложнений, артериальная гипертензия может протекать бессимптомно и выявляется лишь при случайном измерении АД. В других случаях больные предъявляют жалобы на периодически возникающую головную боль, головокружение, шум в ушах, мелькание «мушек» перед глазами, боли в области сердца, сердцебиения. Могут преобладать жалобы, связанные с основным заболеванием (при нефрите, тиреотоксикозе и др.).
В начальном периоде гипертоническая болезнь проявляется нестойким повышением артериального давления, периодическими головными болями, сердцебиениями, иногда болями в области сердца и ощущением тяжести в затылке. На более позднем этапе, когда повышение артериального давления становится все более стойким, появляются головокружения, чувство онемения в пальцах рук и ног, приливы крови к голове, «мушки» перед глазами, плохой сон, быстрая утомляемость. [5]
Существуют различные методы определения артериальной гипертензии, в основе которых лежит изменение АД. Его можно измерить прямым и непрямым методами. При прямом методе определения АД применяют внутриартериальные иглы, соединенные с манометром, с помощью сфигмоманометра. Еще в 1890 г. С. Рива-Рочи предложил определять систолическое АД пальпаторно по появлению пульсовой волны на лучевой артерии при декомпрессии плечевой артерии.
В 1908 г. Н.А. Коротков описал аускультативной метод определения систолического и диастолического АД. Суть сводится к тому, что при выслушивании плечевой артерии в локтевом сгибе во время декомпрессии вначале выявляются «короткие стучащие» тоны, затем прослушиваются «систолические шумы сдавления», которые переходят во вторичные ослабевающие «исчезающие» тоны. [2, С 9]
Аускультативные (прослушивание) изменения со стороны сердца при артериальной гипертензии определяются длительностью и выраженностью гипертензии, степенью изменений сократительной активности миокарда и характером патологического процесса. При неосложненной артериальной гипертензии у лиц молодого возраста с лабильными величинами артериального давления, обычно отмечаются минимальные изменения при аускальтации, выражающиеся в усилении II тона за счет аортального компонента. У лиц со стабильно повышенными цифрами артериального давления или же длительно существующей лабильной гипертензией аускультативные изменения более разнообразны: усиление II тона за счет аортального компонента. I тон существенно не изменен, но по мере прогрессирования заболевания и увеличения степени гипертрофии левого желудочка выявляется его ослабление.
Приблизительно у 1/3 больных гипертонической болезнью выявляется низкочастотный III тон. Обычно он направлен у больных со значительной гипертрофией левого желудочка и лучше всего выслушивается над верхушкой сердца. Хотя III тон наиболее часто выявляется у больных с нарушением сократительной активности сердца, хотя иногда отмечается и у больных без сердечной недостаточности. Поэтому его появление связывают как с нарушениями сократительной активности миокарда левого желудочка, так и с уменьшением его диастолического расслабления при резкой гипертрофии.[3, С 154-155]
Более объективным методом измерения АД является тахоосциллографический, отражающий скорость, отражающий скорость, с которой в зависимости от противодавления в манжетке изменяется объем тканей и сосуда, расположенных под манжеткой. [2, С 10]
Все эти методы позволяют определить артериальную гипертензию и ее следствие как гипертонический криз и в итоге помочь больному корректным лечением. Гипертензивный криз - внезапное значительное повышение АД, осложняющееся появлением или усугублением имеющейся церебральной и (или) кардиальной симптоматики.
Гипертензивный криз проявляется сильнейшими головными болями, тошнотой и рвотой, иногда нарушением сознания и зрения, асимметрией рефлексов, очаговыми мозговыми симптомами (гипертоническая энцефалопатия).
Провоцировать развитие гипертонического криза могут эмоциональные стрессы, физические перегрузки, избыточное употребление поваренной соли, метеорологические факторы, внезапное прекращение приема гипотензивных препаратов, ингибиторы моноаминоксидазы, рефлекторное нарушение почечного кровотока, усиление вторичного альдостеронизма. [2, C 26-27]
Обычно лечение артериальной гипертензии начинают с немедикаментозных методов. Они включают в себя лечебное питание (ограничение в приеме жидкости и поваренной соли, при ожирении - ограничение суточной калорийности); ограничение приема алкоголя, отказ от курения, соблюдение режима труда и отдыха, лечебную физкультуру, физиотерапию (электросон, лекарственный электрофорез, теплые - хвойные или пресные, радоновые, углекислые, сероводородные ванны, циркулярный и веерный душ и т.д.).
Что касается медикаментозного лечения, артериальную гипертензию следует проводить в следующих случаях:
при повышении АД до 160/100 мм рт. ст. и выше;
при АД менее 160/100 мм рт. ст. когда неэффективно немедикаментозного лечения;
при вовлечении органов-мишеней (гипертрофия левого желудочка сердца, изменения глазного дна, изменения мочевого осадка и/или увеличение уровня креатинина крови);
при наличии двух и более факторов развития риска ишемической болезни сердца (дислипидемия, курение и др.). [5]
Лечение при гипертонической болезни должно быть строго индивидуализированным, направленным на ликвидацию факторов риска («риск-стратегия»). На сегодняшний день для таких больных разработаны общие принципы:
стараться снижать АД до 140/90 мм рт.ст. при систолодиастолической гипертензии и до 160/90 мм рт.ст. при систолической гипертензии;
во всех случаях проводится немедикаментозное лечение. При решении вопроса о лечении учитываются и диастолическое и систолическое АД, поражение органов-мишеней или наличие основных факторов риска ишемической болезни сердца (ИБС);
больные должны знать свое АД, правильно его измерять, а также быть информированными об осложнениях при отсутствии лечения;
предпочтение отдается комплексному медикаментозному лечению, чтобы ускорить гипотензивный эффект при меньших дозах и минимуме побочных реакций;
при подборе дозы лекарств в амбулаторных условиях не следует резко снижать АД, особенно у больных с тяжелой гипертензией. [2, C 28-29]
Таким образом, основной целью антигипертензивной терапии является предотвратить возникновение кардиоваскулярных осложнений - инсульта, инфаркта миокарда и сердечной недостаточности. Все это достигается благодаря взаимодействию опыта и профессионализма врача и заинтересованности в выздоровлении пациента.
2. Погодные явления как фактор внешнего воздействия на организм человека
.1 Общее описание погодных явлений
Еще с давних времен человек успел заметить влияние погоды на его здоровье. Так, о влиянии погоды на течение заболеваний человека писал основоположник медицины Гиппократ. Он связывал возникновение болезней с сезонами года, климатом, влажностью, температурой воздуха и т.д. Из его трактата звучит: «Болезни протекают различно в разных странах и условиях жизни. Сухие времена для здоровья менее опасны, чем дождливые. Есть такие болезни, которые в определенные времена встречаются чаще или ухудшаются».
Основоположником медицинской климатологии в СССР по праву считают профессора П.Г. Мезерницкого, объединившего работу врачей, метеорологов, биофизиков и физиологов и направившего ее на изучение особенностей климата различных районов с точки зрения их влияния на организм. Также большой вклад внес профессор А.Л. Чижевский, который доказал, что существуют многообразные связи биосферы с изменениями хода физических процессов на Солнце, что солнечная активность влияет на закономерности эпидемий различных заболеваний, смертность и др. Важное значение для формирования медицинской климатологии имеют достижения синоптической метеорологии - учения о возникновении, развитии и перемещении областей с пониженным (циклон и др.) и повышенным (антициклон и др.) давлением воздуха.
В настоящее время большое внимание уделяется комплексной оценке погоды. Отдельный метеорологический элемент - атмосферное давление, температура воздуха, влажность и др. - в общем комплексе погоды может стать ведущим, но при этом все остальные метеорологические факторы также влияют на организм, создавая специфический погодный фон. В настоящее время медицинская климатология как наука тесно связана с профилактической медициной.
Погода - это состояние атмосферы в данном месте в определенный момент или за ограниченный промежуток времени (сутки, месяц). Ее изучают метеорологи, которые потом прогнозируют ее состояние на день, неделю, месяц и даже на более долгий срок. Тем не менее, прогнозы на длительный срок не всегда сбываются со 100%-ной точностью.
Климат - это многолетний режим погоды, одна из основных географических характеристик той или иной местности. Он в данной местности складывается в результате многообразного влияния климатообразующих факторов (географическая долгота и широта, состояние циркуляции атмосферы, солнечная радиация, рельеф местности и характер подстилающей поверхности).
Помимо понятия климат выделяют также такие понятия, как микроклимат, макроклимат и мезоклимат. Макроклимат включает климатические особенности в условиях географической зоны или области и характеризуется данными метеорологическими станций в типичных для этой зоны или области ландшафтах.
Мезоклимат характеризует климатические условия промежуточные между макро- и микроклиматом.
Микроклиматом называют климат небольшой территории внутри географического ландшафта. Например, климат города, режим метеорологических элементов внутри помещений или на улице. Так, в жаркий летний день человек старается находиться не на солнце, а в тени. При переходе с солнечной стороны на теневую окружающий микроклимат измениться. Микроклиматические явления - те явления, которые можно наблюдать в слое воздуха, находящемся над землей на высоте 1,5-2 м. этот приземный слой воздуха характеризуется большими изменениями температуры, влажности, скорости ветра. [6, C 14-15]
Факторы, оказывающие влияние на организм, весьма многообразны: радиационные и конвекционные температуры, контактное тепло, космическое излучение, электрическое состояние воздуха, электромагнитное поле Земли. Они воздействуют на рецепторные поля кожи и слизистых оболочек. Сигналы с рецепторных полей передаются в центральную нервную систему, что способствует установлению определенного динамического стереотипа, обеспечивающего изотермию и определенный уровень физиологических реакций организма.
Исходя из этого, медицинская климатология определяет климат как комплекс метеорологических, географических и ландшафтных условий данной местности, влияющих на здорового и больного человека. Поэтому часто используется классификация климата с учетом ландшафтных особенностей местности, ее почвы и растительности. Такая классификация предложена Л. С. Бергером, который выделил 12 типов климата: вечный мороз, климат тундры, тайги, широколиственных лесов умеренного пояса, муссонов, степей, внетропических пустынь, средиземноморский, субтропических лесов, тропических пустынь, тропической лесостепи, влажных тропических лесов.
Чем мягче и стабильнее климат, чем меньше колеблются показатели погоды в течение суток и от сезона к сезону, тем выше лечебные свойства климата. Климат, которому свойственна холодная и изменчивая погода, относится к раздражающему. Известно тренирующее действие климата с контрастными параметрами физических свойств воздуха, поэтому горный климат, прохладная погода Рижского взморья, континентальный климат Сибири в ряде случаев являются лечебным фактором. Длительное пребывание на открытом воздухе, сон на берегу моря (талассотерапия) способствуют нормализации окислительных процессов в тканях. [7]
Отмечено, что на человека, его здоровье влияют как наследственность, так и образ жизни и среда обитания. И в процентном соотношении это влияние отражается следующим образом: наследственность - 20%, среда обитания - 50% и образ жизни - 30%. Из этого следует, что здоровье человека во многом зависит от окружающей среды и его поведения.
.3 Факторы погоды и реакции организма
За последнее время влиянию факторов погоды на организм человека придается все большее значение. В связи с изменением погоды у человека может возникать ухудшение состояния здоровья, т.е. нежелательные метеопатические реакции организма. Эти реакции возникают в любых климатических зонах и зависят от общего состояния организма, характера и течения заболевания, возраста и других моментов, которые определяют возможность приспособления человека к изменениям условий внешней среды. Тем не менее, погода и ее компоненты не являются непосредственно причиной болезни, а играют лишь роль провоцирующего или разрешающего момента, способствуя проявлению болезни.
Метеопатические реакции по своему характеру и этапности разделяют на три группы:
) - слабо выраженные реакции (1-й степени) - характеризуются преимущественно субъективными симптомами: головная боль, нарушение сна, боли в груди, суставах, мышцах, области сердца и т.д.
) - средне выраженные реакции (2-й степени) характеризуются объективными симптомами, с присоединением явлений интоксикации, повышением температуры тела в течение 3-5 дней. Эти изменения не отражаются на течении основного заболевания. Сюда относятся в основном легкие заболевания, обычно простудного характера: катар верхних дыхательных путей, ангина и др.
) - сильно выраженные реакции (3-й степени) проявляются в обострении основного заболевания (вспышка туберкулезного процесса в легких, обострение хронической пневмонии, астмоидное состояние, гипертонический криз и др.)
Изучая реакции организма на погоду, исследователь В.Ф. Овчаров выделил 4 основных эффекта погоды: спастический, тонизирующий, гипоксический, гипотензивный. Их особенности представлены в таблице 2. В основном, метеопатические эффекты погоды характеризуют синоптические процессы, т.е. условия циркуляции атмосферы. Из этих процессов основными в медицинской климатологии являются холодный и теплый атмосферный фронты.
Таблица 2 - Метеопатические эффекты погоды на организм по В.Ф. Овчарову
Эффект Метеокомпонент Выраженная реакция на организмСпастический Область высокого атмосферного давления, зоне холодного атмосферного фронта (радиус до 100 км) Раздражительность, ухудшение сна, боли спастического характера различной локализации. Может повышаться артериальное давление, изменяться электро-кардиограмма.Тонизирующий Область высокого атмосферного давления при воздействии холодного атмосферного фронта (радиус 400-600 км)Для метеолабильных больных этот эффект может быть спастическим. У больных бодрое настроение, хорошее самочувствие, улучшение работоспособности, стимуляция основных физиологических функций организма. У метеолабильных больных гипертонической болезни может повышаться артериальное давлениеГипоксическийОбласть низкого атмосферного давления в зоне теплого атмосферного фронта (в радиусе до 100 км)У больных - слабость, повышенная утомляемость, сонливость, одышка, боль различной локализации. Может отмечаться сердцебиение, отечность тканей, понижение артериального давления (как адаптация к гипоксии)Гипотензивный Область низкого атмосферного давления при воздействии теплого атмосферного фронта (радиус 400-600 км)У больных умеренная слабость, утомляемость, сонливость, одышка, сердцебиение. Может понижаться артериальное давление
Как видно из таблицы 2, неблагоприятная погода для метеолабильных больных с повышенным артериальным давлением соответствует спастическому и тонизирующему эффектам погоды. Этот эффект может вызывать спазм гладкой мускулатуры различных органов и систем организма. Так, этот эффект представляет собой у больных с заболеваниями сердечно-сосудистой системы болями - боли в области сердца, у больных с язвенной болезнью и гастритом - боли в области желудка, у больных с астмоидным бронхитом и бронхиальной астмой - приступы удушья, а у больных неврозом - повышенная раздражительность. [6, C 38- 41]
Хоть погода и влияет на наше самочувствие, тем не менее, организм человека может приспосабливаться, т.е. адаптироваться к тем или иным погодным условиям либо прибегать к определенным уловкам. Например, при ожидаемом росте давления воздуха наибольшая вероятность неблагоприятной погоды для больных с артериальной гипертензией, поэтому они могут своевременно предупредить нежелательные осложнения заболевания. А также поехать отдыхать и на постоянное место жительства переехать жить в другую климатическую зону. Так, например, еще раньше в царской России и в Европе больных астмой направляли на юг, поближе к морю.
Стимуляция всех типов обмена, повышение общей и иммунобиологической резистентности организма под воздействием климатических факторов способствуют улучшению здоровья, предупреждении обострения хронических заболеваний, повышению трудоспособности.
Отмечено также, что климатотерапия повышает эффективность других методов лечения. В настоящее время выделена самостоятельная область медицины - курортология, которая изучает природные лечебные факторы (минеральные воды, грязи, особенности ландшафта и климата) и их влияние на организм. [7]
В периоде приспособления организма к перемене климата и погоды различают реакции акклиматизации (на перемену климата) и реакции адаптации (на изменение условий погоды). Этот период может проявиться как положительными реакциями, так и кратковременными отрицательными. Но если адаптивные возможности организма резко ограничены, приспособление наступает гораздо позже или может не наступить совсем.
Выделяют три этапа акклиматизационных реакций:
) - благоприятные (положительные) реакции - организм сразу приспосабливается к перемене климата и уже впервые дни пребывания в непривычном климате улучшается общее состояние;
) - замедленные (относительно благоприятные) реакции - когда при переезде в новые климатические условия возникают кратковременные отрицательные сдвиги в организме;
) - неблагоприятные (отрицательные) реакции - когда приспособление организма к новым условиям не наступает.
Различные климатические зоны имеют свой период акклиматизации. Например, у больных гипертонической болезнью, приезжающих на Южный берег Крыма, период акклиматизации длится в среднем первые 5 дней.[2, C 43-44]
Таким образом, учитывая состояние здоровья, необходимо правильно подбирать не только возможную сферу деятельности, а также организовывать отдых. Это позволит оптимизировать свое рабочее время и не навредить организму.
Влияние погодных условий на развитие артериальной гипертензии
Сердечно-сосудистая система считается наиболее чувствительной к воздействию абиотических факторов и одной из первых включается в процесс адаптации к ним. Вследствие этого обострения многих сердечно-сосудистых заболеваний связывают с метеоусловиями региона проживания и колебаниями солнечной и геомагнитной активности. Всегда сложно выделить степень воздействия данных факторов в ряду сопутствующих влияний других факторов, с которыми сталкивается человек в повседневной жизни. Их сложность еще находится в характере ответных реакций организма на изменение метеорологических факторов, который выражается как в опережающем и быстром действии, так и в запуске биологических реакций, что проявляются только спустя несколько дней. [8]
В формировании метеопатических реакций при гипертонической болезни участвуют как периферические, так и центральные физиологические механизмы. Метеопатические реакции гипертонической болезнью могут быть обратимыми и необратимыми, появляться как в дни изменения погоды, так и предшествовать ее изменению. Это опережение физиологических и патологических приспособительных реакций организма многие исследователи объясняют колебаниями гелиогеофизических факторов (электромагнитных волн; солнечного, космического, атмосферного происхождения и др.), которые предшествуют смене воздушных масс с контрастными синоптико-метеорологическими параметрами - все это носит сигнальный характер. Организм человека постоянно реагирует на изменение окружающей среды.
Метеопатические эффекты погоды вызывают реакции функциональных систем организма не только отрицательного, но и положительного характера. Так, в зоне влияния области низкого атмосферного давления при воздействии теплого атмосферного фронта отмечается гипотензивный эффект погоды, который позволяет нормализовать артериальное давление и улучшить самочувствие больных гипертонической болезнью. В каждом комплексе раздражителей есть какой-то ведущий агент, определяющий специфическое физиологическое действие. Формирование ответных реакций организма на действие комплексных раздражителей носит смешанный характер, и действие специфического раздражителя не всегда выступает достаточно отчетливо в обобщенных ответных реакций. [6, C 45-46]
Многие ученые занимались изучением вопроса влияния метеорологических явлений на обострения различных заболеваний, в том числе и артериальной гипертензии. На сегодняшний день несмотря на обилие работ, посвященных данной проблеме, имеет место противоречивость данных по степени воздействия, оказываемого на развитие рассматриваемой патологии.
Так установлено, что частота обострений артериальной гипертензии у мужчин и женщин зависит от метеорологических факторов на день обострения и в течение семи дней после обострения. Проводил свои исследования на населении Минска.
Так, материалом для исследования послужили данные городской станции скорой медицинской помощи по обострению артериальной гипертензии у жителей Минска с 2011 по 2012 г. За этот период зарегистрировано 153330 случаев обострения данного заболевания, из них у женщин 77% случаев, у мужчин 23%.
Данные по обострению артериальной гипертензии у жителей Минска соотносились с температурой, влажностью и атмосферным давлением воздуха на день обострения и в течение недели до и после обострения. Информация о метеорологических показателях получена из архива погодных условий (www.hmc.by).
Анализ влияния температуры воздуха на частоту обострений артериальной гипертензии показал, что у мужчин развитие обострения зависит от температуры воздуха в этот день, а также в течение семи ней после него. Максимальные значения коэффициентов корреляции отмечались спустя три дня после обострения артериальной гипертензии (рисунок 1).
В группе женщин обострения артериальной гипертензии имеют наибольшие по силе корреляционные зависимости со среднесуточной температурой воздуха в течение последующих двух дней после развития обострения.
Таким образом, эти данные говорят о том, что обострения артериальной гипертензии мужчин и женщин связаны с колебаниями температуры воздуха, причем реакция носит опережающий характер. Также отмечено, что группе женщин есть достоверные корреляционные зависимости обострения артериальной гипертензии в течение с величиной температуры воздуха в течение семидневного периода до обострения и такого же периода после. Это значит, что риск развития обострения повышается при снижении температуры воздуха, и коэффициент детерминации (КД), отражающий долю влияния данного фактора на развитие заболевания, у мужчин составляет 4,2%, а у женщин - 18%.
Рисунок 1 - корреляции между обострениями артериальной гипертензии и температурой воздуха.
Также корреляционный анализ показал зависимость развития обострения от колебания атмосферного давления воздуха (рис. 2). В группе мужчин наибольшая по силе корреляционная зависимость между среднесуточным атмосферным давлением и обострениями гипертензии наблюдалась за неделю и за сутки, а также отмечена зависимость с величиной атмосферного давления на 6-й и 7-й дни после обострения.
Рисунок 2 - Корреляция между обострениями гипертензии и атмосферным давлением воздуха
Как видно из данных на рис.2, в группе женщин реакция на атмосферное давление развивается немедленно, в тот же день. Также отмечена достоверная корреляционная зависимость между частотой обострений и величиной атмосферного давления, как до обострения, так и после него.
Это значит, при повышении атмосферного давления риск развития заболевания увеличивается. При этом доля влияния данного фактора на повышение частоты обострений у мужчин составляет 2,5%, у женщин - 11,4%.
Третьим метеофактором в данном исследовании является относительная влажность воздуха. Корреляционный анализ показал, что развитие обострений артериальной гипертензии зависит от величины относительной влажности воздуха на вторые сутки после обострения (рис.3)
Рисунок 3 - корреляции между обострениями артериальной гипертензии и относительной влажностью воздуха.
Исходя из полученных данных на рис.3, в группе женщин относительная влажность оказывает наибольшее влияние на повышение давления непосредственно в день обострения и через три дня после него. Риск развития обострений артериальной гипертензии в обеих группах увеличивается при повышении относительной влажности воздуха. Доля влияния данного фактора на развитие обострений у мужчин составляет 0,3%, у женщин - 5,6%.
Таким образом, исследователями были сделаны следующие выводы:
обострения артериальной гипертензии у женщин, по сравнению с мужчинами, в значительной степени связаны с изменением метеорологических факторов. Наибольшее влияние на обострение заболевания оказывает температура воздуха, атмосферное давление и относительная влажность воздуха.
риск развития обострений у мужчин и женщин повышается при снижении температуры воздуха и увеличении атмосферного давления и относительной влажности воздуха.
у мужчин развитие обострений в ответ на действие метеорологических факторов носит отсроченный, немедленный и опережающий характер. Обострения наблюдались за 7 дней (атмосферное давление), в тот же день (температура воздуха) и за 2 дня (относительная влажность воздуха).
у женщин влияние метеорологических факторов на развитие обострений складывается из немедленных и опережающих реакций. Обострения артериальной гипертензии отмечаются в тот же день (атмосферное давление и относительная влажность воздуха), спустя 1-2 дня (температура воздуха). [8]
В ходе проведенной работы можно сделать ряд выводов:
) Артериальная гипертензия имеет широкое распространение среди населения и на ее проявление влияют многие факторы, как изменяемые, так и неизменяемые. К основным факторам относятся: среди неизменяемых - предрасположенность к ней ввиду наследственности, расовые особенности и возраст; среди изменяемых - образ жизни, куда относятся и курение, масса тела, потребление соли, двигательная активность, а также погодные явления, на которые невозможно повлиять, но адаптироваться к ним возможно.
) С помощью физической нагрузки человек может снижать воздействие факторов риска развития гипертензии. Также двигательная активность является средством профилактики заболеваний, повышает общую сопротивляемость организма негативному влиянию.
) Метеорологические условия воздействуют как на возникновение заболеваний, так и на усугубления хода заболевания. Людей, которые сильно восприимчивы к изменениям погодных условий, называют метеозависимыми.
) При метеозависимости отслеживание изменений в погоде позволяет человеку подготовиться к ухудшению состояния здоровья и провести необходимое лечение.
) Знания медицинской климатологии позволяет эффективно организовывать условия труда для человека, а также определять оптимальные условия жизни для человека с различными особенностями здоровья.
) Установлена зависимость проявления артериальной гипертензии от изменения метеорологических условий. Среди наиболее важных погодных условий в развитии артериальной гипертензии выделяют температуру, атмосферное давление и влажность воздуха.
Список использованной литературы
. Уилмор Дж. Физиология спорта и двигательной активности. /Дж.Уилмор, Д. Костилл. - Киев: «Олимпийская литература», 1999. - с.502.
. Горбачев В.В. Практическая кардиология / В.В.Горбачев. - Мн: «Вышэйшая школа», 1997. - 311 с.
. Алмазов В.А. Трудности и ошибки диагностики заболеваний сердечно-сосудистой системы / В.А.Алмазов, Л.В.Чирейкин. - Л.:Медицина, 1985. - 288 с.
. Амосова Е.Н. Клиническая кардиология. В 2-х томах/Том 1 / Е.Н. Амосова. - Киев: «Здоров я», 1998. - 704 с.
5.Артериальная гипертензия // [электронный ресурс] / <http://infomed.by/zabolevania/sel/11417.html>. Дата доступа: 30.10.11.
.Трошин В.Д. Погода и здоровье / В.Д. Трошин, А.Е. Мальцев. - Горький: «Волго-Вятское книжное издательство», 1982. - 127 с.
.Природные экологические факторы // [электронный ресурс] / <http://big-archive.ru/med/higjena_dhe_ekologji_njeriut/12.php>. Дата доступа: 28.10.11.
.Бобрина И.В., Кобзева О.О. Влияние метеорологических факторов на частоту обострений артериальной гипертензии / Биологические науки: №2 - 2008. УДК 616.12.-008.331.1
Репетиторство
Наши специалисты проконсультируют или окажут репетиторские услуги по интересующей вас тематике.
Отправь заявку с указанием темы прямо сейчас, чтобы узнать о возможности получения консультации.
Влияние погоды на артериальную гипертензию
Артериальная гипертензия (гипертония): причины, признаки, лечение, чем опасна?

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Вы когда-нибудь слышали о болезни без начала? Такой является артериальная гипертензия. Действительно, люди, страдающие этим заболеванием, не могут вспомнить, когда и как все началось. Это потому, что развивается она по-особенному. Но обо всем по порядку.
Еще раз о главном
Артериальным называется давление крови в артериальных сосудах человека. Различают:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Систолическое (верхнее) – показывает уровень кровяного давления в момент сокращения сердца.
- Диастолическое (нижнее) – показывает уровень кровяного давления в момент расслабления сердца.
Нормальным цифрами артериального давления (АД) принято считать 120/80 мм.рт.ст. Это совсем не значит, что они всегда должны быть такими. Показатели могу повышаться или понижаться при физических и эмоциональных нагрузках, изменении погоды, некоторых физиологических состояниях. Такая реакция организма специально заложена природой для оптимального использования ресурсов организма. Стоит только снизить физические и психоэмоциональные нагрузки – артериальное давление, регулируемое различными системами (эндокринная, центральная и вегетативная нервная, почки), приходит в норму. Если же наблюдается постоянно повышенное АД и оно сохраняется достаточно долгий период времени, есть повод серьезно подумать о своем здоровье.
И это все о ней
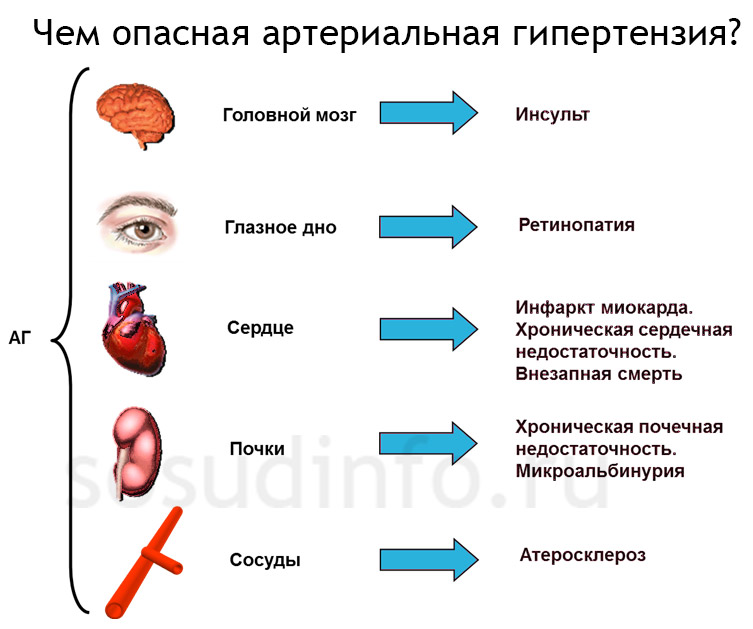
Артериальная гипертензия, АГ, гипертония — стойко повышенное артериальное давление, в результате которого нарушаются структура и функции артерий и сердца. Ученые считают, что изменения показателей даже на 10 мм рт. ст., увеличивают риск развития серьезных заболеваний. Больше всех достается сердцу, головному мозгу, сосудам и почкам. Их называют «органами-мишенями», потому что они принимают удар на себя.
Современные классификации артериальной гипертензии основаны на двух принципах: уровне АД и признаках поражения «органов-мишеней».
Классификация уровней артериального давления
Согласно данной классификации, принятой в 1999 году ВОЗ, к категории «норма» АД относятся следующие показатели:
- Оптимальное – менее 120/80 мм рт. ст.
- Нормальное – менее 130/85 мм рт.ст.
- Нормальное повышенное – 130-139/85-89 мм рт.ст.
А показатели артериальной гипертензии классифицируются по степеням:
- 1 степень (гипертензия мягкая) – 140-159/90-99 мм рт.ст.
- 2 степень (гипертензия умеренная) – 160-179/100-109 мм рт.ст.
- 3 степень (гипертензия тяжелая) – 180 и выше/110 и выше
- Пограничная гипертензия — 140-149/90 и ниже. (Подразумевает эпизодическое повышение АД с последующей спонтанной его нормализацией).
- Изолированная систолическая гипертензия — 140 и выше/90 и ниже. (Систолическое артериальное давление повышено, а диастолическое остается в норме).
Классификация артериальной гипертензии
Рекомендованная экспертами Всемирной организации здравоохранения и Международным обществом по гипертензии (1993, 1996 г.г) классификация выглядит следующим образом:
I стадия — изменения в «органах-мишенях» отсутствуют.
II стадия — нарушения возникают в одном или нескольких «органах-мишенях», возможен гипертонический криз.
III стадия — наблюдаются комплексные изменения в «органах-мишенях», повышается вероятность инсульта, поражения зрительного нерва, инфаркта, сердечной и почечной недостаточности.
О первичной и вторичной
По генезу (происхождению) артериальная гипертензия бывает
- Первичной (эссенциальной) – АД повышается при отсутствии очевидной причины.
- Вторичной (симптоматической) – повышение АД связано с определенным заболеванием и является одним из симптомов.
Артериальная гипертензия эссенциального типа встречается в 90-95% случаев. Прямая причина первичной АГ до сих пор не выявлена, но существует множество факторов, которые существенно повышают риск ее развития. Они очень даже всем нам знакомы:
- Гиподинамия (малоподвижный образ жизни);
- Ожирение (у 85% людей с большой массой тела отмечается эссенциальная гипертензия);
- Наследственность;
- Высокий уровень холестерина;
- Дефицит калия (гипокалиемия);
- Дефицит витамина D;
- Чувствительность к соли (натрию);
- Чрезмерное употребление алкоголя;
- Курение;
- Стресс.
Что касается вторичной артериальной гипертензии, то источник проблемы в данном случае можно выявить, так как АГ представляет собой следствие определенных патологических состояний и болезней, связанных с теми или иными органами, участвующими в регуляции давления. Она диагностируется у гипертоников в 5-10% случаев.
Развиваться симптоматическая АГ может по почечным, сердечно-сосудистым, нейрогенным, эндокринным и лекарственным причинам.
Хронический пиелонефрит, поликистоз почек, атеросклеротическое поражение почечных сосудов, мочекаменная болезнь, кисты, спайки, опухоли могут стать виновниками почечных артериальных гипертензий. Атеросклероз аорты, недостаточность аортального клапана провоцируют сердечно-сосудистые АГ. Внутричерепное давление, воспалительные заболевания центральной нервной системы, полиневриты способствуют развитию нейрогенных гипертензий.
Эндокринные развиваются в результате синдрома Конна, болезни Иценко — Кушинга, акромегалии, гипотиреоза, гипертиреоза, гиперпаратиреоза. Лекарственные артериальные гипертензии связаны с приемом нестероидных противовоспалительных препаратов, контрацептивов, антидепрессантов, амфетаминов.
В зависимости от причины развития вторичной АГ наблюдается ряд особенностей в показателях артериального давления. Например, при заболеваниях почек в большей степени повышается диастолическое, при нарушениях движения крови по сосудам возрастает систолическое, а при поражении органов эндокринной системы артериальная гипертензия приобретает систоло-диастолический характер.
Легочная гипертензия
Повышенное давление безжалостно к организму человека. Малейший сбой в его системе чреват гипертоническими осложнениями. Например, в состоянии покоя в стволе легочной артерии давление не должно превышать 25 мм рт. ст. Если же показатель выше, речь уже идет о гипертензии малого круга кровообращения (ее еще называют легочной).
Она имеет четыре степени:
- I степень ЛГ – от 25 до 50 мм рт.ст.
- II степень ЛГ – от 51 до 75 мм рт.ст.
- III степень ЛГ – от 76 до 110 мм рт.ст.
- IV степень ЛГ – свыше 110 мм рт.ст.
- Также бывает первичной и вторичной.
Что касается первичной легочной гипертензии, то это очень редкое заболевание неизвестной этиологии, встречающееся у 0,2% кардиобольных.
Вторичная же ЛГ– следствие хронических проблем легких и сердца: острой тромбоэмболии легочного ствола и рецидивирующей, если дело касается мелких ветвей легочной артерии, бронхоспазмов, бронхитов, тромбозов легочных вен, митрального порока сердца, левожелудочковой сердечной недостаточности, гиповентиляции при ожирении и др.
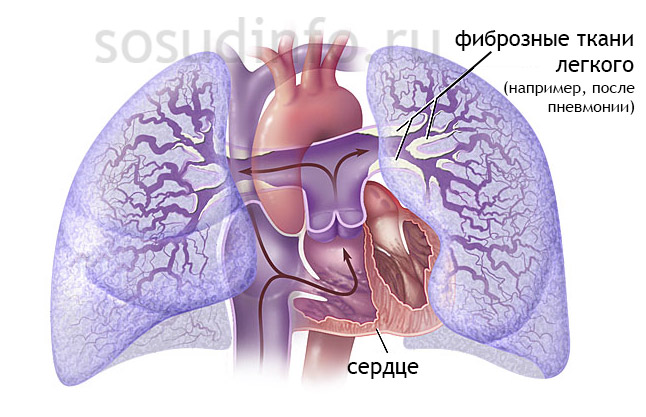
Считается, что развивается этот тип гипертонии из-за рефлекторного сосудистого спазма как реакция на гиповентиляцию (поверхностное, замедленное дыхание) или на повышение давления в системе левого предсердия и легочных вен. Нельзя сбрасывать со счетов и механические факторы: сдавливание и закрытие сосудов, утолщение их стенок из-за дефектов межпредсердной перегородки. Гипертензия малого круга усложняет процессы в правых сердечных отделах, что является причиной правожелудочковой недостаточности.
Симптомы ЛГ
- Одышка;
- Кашель непродуктивный;
- Стенокардия;
- Обмороки;
- Отеки (периферические) на ногах.
Здесь следует сделать небольшое важное отступление. Если вдруг у человека появляется одышка при его горизонтальном положении (например, во время сна), вероятнее всего, это связано с легочной венозной гипертензией, потому что, как правило, при легочной АГ этого не наблюдается.
Сегодня гипертензия малого круга кровообращения диагностируется достаточно легко. Важно провести эффективное медикаментозное лечение заболевания, лежащего в основе, и только тогда возможна нормализация артериального давления.
Вазоренальная гипертензия
Вазоренальная артериальная гипертензия – АГ вторичная, вызванная недостаточностью поступления крови в почки из-за нарушения проходимости почечных артерий. Этот вид заболевания выявляется в 1-5% случаев у больных, страдающих АГ.
Причинами могут быть:
- Атеросклероз (в 65-75% случаев вазоренальных АГ);
- Фибромускулярная дисплазия;
- Аневризма почечной артерии (ее выпячивание);
- Тромбоз почечных артерий;
- Сдавливание сосудов почек (извне);
- Травма почечной артерии с последующим тромбозом.
Как правило, вазоренальная артериальная гипертензия развивается незаметно и прогрессирует в течение длительного времени. Высокое АД является одним из первых его признаков. Причем гипертензия носит устойчивый характер и не поддается консервативному лечению. Больные страдают от головных болей, ноющих болей в области сердца, жалуются на шум в ушах, тяжесть в голове, ухудшение зрения и учащенное сердцебиение. Чем раньше будет проведена качественная диагностика, тем успешнее пройдет лечение. Оно предусматривает как прием эффективных медицинских препаратов, так и оперативное вмешательство с учетом этиологии, распространенности и локализации непроходимости почечных артерий.
Диастолическая гипертензия
Нам известно, что нижнее АД (диастолическое) фиксируется в тот самый момент, когда сердце расслабляется. В это же время сердечная мышца снабжается кровью. Вот почему в народе это давление называют сердечным. Как правило, высокие нижние показатели соответствуют высоким верхним, что является в той или иной степени артериальной гипертензией. Случается, что при нормальных цифрах систолического давления диастолическое показывает высокие. Например, 120/105. Такое артериальное давление с разницей между показателями в 15-20 единиц называется изолированным диастолическим.
Даже при выявлении на него мало обращают внимание, ведь в основном привыкли ориентироваться на систолическое АД. Изолированная диастолическая гипертензия очень опасна, потому что сердце находится в постоянном напряжении. В нем нарушается кровоток, стенки сосудов теряют свою эластичность, что чревато образованием тромбов и изменениями в сердечной мышце. Высокие показатели диастолического АД часто являются симптомами заболеваний почек, эндокринной системы, пороков сердца, а также различных опухолей.
Если у человека диастолическое АД выше 105 мм рт.ст., риск инфаркта миокарда в 5 раз, а геморрагического инсульта мозга в 10 раз выше, чем у людей с нормальным нижним АД. Устрашающие цифры. Поэтому очень важно своевременно обратиться к врачу, чтобы приступить к лечению этого вида артериальной гипертензии. Сегодня в медицине предусмотрен комплексный прием препаратов, так как чудодейственной таблетки от этого недуга еще не придумали.
Мир детства под давлением
К сожалению, артериальная гипертензия теперь и детское заболевание. Ее распространенность, по разным данным, составляет от 3 до 25%. Если в первые годы жизни АГ встречается редко, то уже подростковые показатели мало чем отличаются от показателей взрослых. Чаще всего речь идет о вторичной артериальной гипертензии, сигнализирующей о сбоях в детском организме. Стоит отметить, что преобладают почечные патологии.
Если у ребенка не обнаружено болезней, провоцирующих симптоматическую АГ, то артериальную гипертензию считаю эссенциальной. Ее этиологию связывают прежде всего с наследственностью.
Также факторами риска являются:
- Личностные особенности ребенка (мнительность, тревожность, страхи, склонность к депрессиям);
- Постоянное психоэмоциональное напряжение (конфликты в школе, в семье);
- Особенности обменных процессов организма;
- Повышенная масса тела;
- Гиподинамия;
- Курение;
- Состояние окружающей среды.
Если своевременно начать лечение, то первичная АГ заканчивается абсолютным выздоровлением.

Родителям следует уделять повышенное внимание детям. В течение длительного периода АГ может не давать о себе знать. Ни одна жалоба ребенка на свое физическое состояние, ни одно проявление недомогания не должны оставаться незамеченными. Очень важно время от времени измерять АД. Нормальными считаются следующие показатели:
- Новорожденные – 60-96/40-50мм рт.ст.;
- 1 год – 90-112/50-74 мм рт.ст.;
- 2-3 года – 100-112/60-74 мм рт.ст.;
- 3-5 лет – 100-116/60-76 мм рт.ст.;
- 6-9 лет – 100-122/60-78 мм рт.ст.;
- 10-12 лет – 100-126/70-82 мм рт.ст.;
- 13-15 лет – 110-136/70-86 мм рт.ст.
При отклонении артериального давления от нормы необходимо проконсультироваться с врачом-кардиологом. Он обязательно назначит комплексное обследование, даст нужные рекомендации по диете, немедикаментозному лечению, чтобы предотвратить тяжелые заболевания в будущем.
Первые звоночки
Поговорим об общих симптомах артериальной гипертензии. Многие очень часто оправдывают свое недомогание усталостью, а организм уже во всю подает сигналы, чтобы люди обратили наконец-то внимание на свое здоровье. День за днем методично разрушая человеческий организм, гипертония приводит к серьезным осложнениям и тяжелым последствиям. Случившийся вдруг сердечный приступ или неожиданный инсульт – увы, печальная закономерность. Недиагностированная артериальная гипертензия способна «тихо убить» человека.
Приведенные ниже цифры заставляют задуматься. У людей с повышенным давлением:
В 2 раза чаще происходит поражение сосудов ног.
В 4 раза чаще развивается ишемическая болезнь сердца.
В 7 раз чаще случаются инсульты.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вот почему очень важно посетить врача, если вас беспокоят:
- Частые головные боли;
- Головокружение;
- Пульсирующие ощущения в голове;
- «Мушки» в глазах и шумы в ушах;
- Тахикардия (учащенное сердцебиение);
- Боли в области сердца;
- Тошнота и слабость;
- Отечность конечностей и одутловатость лица по утрам;
- Онемение конечностей;
- Необъяснимое чувство тревоги;
- Раздражительность, упрямство, метание из одной крайности в другую.
Кстати, что касается последнего пункта, артериальная гипертензия, действительно, накладывает отпечаток на психику человека. Существует даже специальный врачебный термин «гипертонический характер», поэтому, если человек вдруг становится трудным в общении, не старайтесь его изменить в лучшую сторону. Причина кроется в болезни, которую нужно лечить.
Следует помнить о том, что гипертония, которой не уделяется должного внимания, способна сделать жизнь значительно короче.
Как жить дальше и дольше?
Начинать лечение артериальной гипертензии необходимо с изменения своего образа жизни и немедикаментозной терапии. (Исключение составляет синдром вторичной гипертензии. В таких случаях назначается еще и лечение заболевания, симптомом которого стала АГ).
Сейчас необходимо отметить один существенный нюанс. Все аспекты немедикаментозной терапии, о которых речь пойдет дальше, относятся к вторичной профилактике артериальной гипертензии. Она рекомендована пациентам, которым уже поставлен диагноз АГ, с целью предотвратить возникновение осложнений. Если же у вас нет никакого желания пополнить ряды пациентов с артериальной гипертензией, то просто необходимо заняться первичной профилактикой, которая подразумевает предупреждение этой коварной болезни и включает в себя все те же подходы немедикаментозной терапии.

Ежедневная умеренная физическая активность
Доказано, что регулярные физические упражнения снижают систолическое и диастолическое АД на 5-10 мм рт. ст. Старайтесь заниматься не реже 3-х раз в неделю по 30-45 минут. Речь не идет об изнурительных тренировках. Вы можете совершать пешие прогулки, плавать в водоеме или бассейне, ездить на велосипеде и даже просто работать в саду в свое удовольствие. Такие приятные занятия поддерживают сердечно-сосудистую систему, стимулируют обменные процессы и способствуют снижению холестерина.
Благоприятный режим труда и отдыха
Очень часто врачи рекомендуют чередовать физические нагрузки с периодами релаксации и расслабления. Чтение любимой литературы, прослушивание приятной музыки, дополнительный дневной сон способны принести много пользы. При соблюдении режима происходит нормализация функций нервной системы и сосудистых реакций.
Отказ от курения и алкоголя
Почему-то пример с бедной лошадью, которая погибает от капли никотина, мало кого заставляет оказаться от очередной затяжки. А ведь эта страсть, действительно, губит организм. От никотина сердце начинает биться в учащенном ритме, что приводит к спазму сосудов. Это существенно затрудняет работу жизненно важного органа. Курящие люди в два раза чаще умирают от сердечно-сосудистых проблем. Эта пагубная привычка значительно повышает риск развития атеросклероза. Даже если артериальное давление нормализовалось, у людей, продолжающих курить, сохраняется повышенный риск ишемической болезни сердца. Расстаться с этой привычкой просто необходимо!
Следует пересмотреть свое отношение и к алкоголю. Бытует «успокаивающее» мнение о том, что его прием расширяет сосуды. Действительно, на короткое время это происходит, но затем наступает их длительный спазм. Такая «игра сосудов» на расширение – сужение существенно осложняет работу почек. Они начинают хуже фильтровать и очищать кровь от вредных продуктов обмена веществ. Подумайте, стоит ли так рисковать своим здоровьем?
Нормализация веса
За ним необходимо следить! Учеными доказана тесная взаимосвязь между повышением АД и избыточным весом. Оказывается, при потере 5 лишних килограммов систолическое АД снижается на 5,4 мм рт. ст., а диастолическое — на 2,4 мм рт. ст. Следует ограничить употребление соли, жиров и легкоусвояемых углеводов. В рационе должно быть больше растительных и молочных продуктов с пониженным содержанием жиров.
Нормализовать вес можно двумя способами:
- Снизить калорийность пищи;
- Повысить энергетические затраты.
Лишь в том случае, если немедикаментозная терапия окажется неэффективной, ее дополняют медикаментозным лечением.
Важно! Только врач по результатам предварительной диагностики может назначить тот или иной препарат, который поможет снизить давление и окажет благотворное влияние на факторы риска. Врачебный принцип Nolinocere («не навреди») актуален также для тех, кто пытается заниматься фармакологической самодеятельностью.
Медикаментозное лечение артериальной гипертензии
Диуретики (мочегонные)
Диуретиками, рекомендованными при гипертензии относятся:
- Гипотиазид;
- Индапамид;
- Индапамид ретард;
- Ксипамид;
- Триамтерен.
Эти медикаменты зарекомендовали себя как высокоэффективные препараты, положительно воздействующие на сердечно-сосудистую систему и легко переносимые пациентами. Чаще всего именно с них начинают лечение гипертонии, при условии, что нет противопоказаний в виде сахарного диабета и подагры.
Они увеличивают количество мочи, выделяемой организмом, с которой выводятся избытки воды и натрия. Диуретики часто назначают в комплексе с другими препаратами, снижающими артериальное давление.
Альфа-адреноблокаторы
- Жоксазозин;
- Празозин;
- Теразозин.
У препаратов высокая степень переносимости. Они благоприятно действуют на липидный профиль плазмы крови, не влияют на уровень сахара в крови, снижают АД без существенного увеличения частоты сердечных сокращений, однако имеют одно очень существенное побочное проявление. Так называемый эффект первой дозы, когда возможны головокружение и потеря сознания при переходе из горизонтального положения в вертикальное. Чтобы избежать ортостатической гипотензии (именно так называется это состояние) при первом приеме альфа-адреноблокаторов, необходимо предварительно отменить диуретики, принять препарат в минимальной дозировке и постараться сделать это перед сном.
Бета-адреноблокаторы
- Атенолол;
- Бетаксолол;
- Бисопролол;
- Карведилол;
- Метопролол;
- Надолол;
Все перечисленные препараты высокоэффективны и безопасны. Они блокируют влияние нервной системы на сердце и снижают частоту его сокращений. В результате этого, ритм сердца замедляется, оно начинает работать экономнее, артериальное давление снижается.
Ингибиторы ангиотензинпревращающего фермента (АПФ)
- Каптоприл;
- Периндоприл;
- Рамиприл;
- Трандолаприл;
- Фозиноприл;
- Эналаприл.
Эти препараты отличаются высокой степенью эффективности. Они хорошо переносятся пациентами. Ингибиторы АПФ предупреждают образование ангиотензина II, гормона, вызывающего сужение сосудов. Благодаря этому, происходит расширение периферических сосудов, сердцу становится легче и артериальное давление снижается. При приеме этих препаратов уменьшается риск развития нефропатии на фоне сахарного диабета, морфофункциональных изменений, а также летального исхода у людей, страдающих сердечной недостаточностью.
Антагонисты ангиотензина-II
- Вальзартан;
- Ирбесартан;
- Кандесартан;
- Лозартан.
Данная группа препаратов направлена на блокирование уже упомянутого выше ангиотензина II. Их назначают в тех случаях, когда невозможно проведение лечения ингибиторами ангиотензинпревращающего фермента, потому что препараты обладают сходными характеристиками. Они также нейтрализуют влияние ангиотензина II на кровеносные сосуды, способствуют их расширению и снижению артериального давления. Стоит отметить, что эти лекарственные средства в некоторых случаях по эффективности превосходят ингибиторы АПФ.
Антагонисты кальция
- Верапамил;
- Дилтиазем;
- Нифедипин;
- Норваск;
- Плендил.
Все препараты данной группы расширяют сосуды, увеличивая их диаметр, предупреждают развитие инсульта. Они очень эффективны и легко переносимы пациентами. У них достаточно широкий положительный спектр свойств при небольшом списке противопоказаний, что дает возможность активно использовать их при лечении артериальной гипертензии у пациентов разных клинических категорий и возрастных групп. В лечении АГ антагонисты кальция наиболее востребованы при комбинированной терапии.
При артериальной гипертензии следует строго соблюдать немедикаментозные способы лечения, ежедневно принимать антигипертензивные препараты и измерять АД.
Не допустимы «передышки» в терапии: как только давление вновь достигнет повышенных показателей, «органы-мишени» снова станут уязвимы и риск инфаркта и инсульта возрастет. Лечение не ограничивается одним курсом. Это длительный и поэтапный процесс, поэтому нужно набраться терпения и строго следовать рекомендациям специалистов, тогда мир вновь заиграет яркими красками и наполнится новыми жизнеутверждающими звуками.
Видео: гипертония в программе «Жить Здорово!»
Видео: лекции по артериальной гипертензии
Из-за чего по вечерам может повышаться АД
При нестабильном артериальном давлении тонометр, чаще всего, фиксирует максимальные его показатели вечером. Это может происходить и по объективным причинам, и по субъективным. Если помнить хотя бы главные предпосылки и вовремя позаботиться о профилактике, гипертонического криза можно избежать.
Причины повышения АД вечером
По данным медицинской статистики, особенно часто перепады АД происходят после 16 часов. Почему повышается давление вечером? Это факт можно объяснить истощением энергетических ресурсов за период бодрствования, поэтому к вечеру сердце и сосуды испытывают двойную нагрузку. Среди других причин:
- Плотный ужин;
- Употребление напитков с кофеином и танином (чай, кофе, кола);
- Эмоциональное перевозбуждение;
- Продолжительное пребывание у компьютера;
- Систематическое недосыпание;
- Прием некоторых лекарств и алкоголя.
Обильная трапеза с тяжелыми «вредными» продуктами (жирными, копчеными, жареными блюдами) сразу напомнит о себе повышением АД. Чтобы усвоить такую пищу, организм должен использовать много энергии, которой у него вечером минимум. Приток крови к области ЖКТ давит на сосуды, после такого ужина давление возрастает в среднем на 15 мм рт. ст. от своей нормы.
Кофеин для человеческого организма энергетик искусственный, поэтому и внутренние ресурсы он мобилизует принудительно. Всем, кто имеет склонность к повышению АД, заканчивать ужин чаем или кофе крайне нежелательно. Овощной салат и чай из лекарственных трав (мята, мелисса, боярышник) с медом – идеальный вариант легкого ужина для гипертоников.
Если день перегружен конфликтными ситуациями, последствия стрессов обязательно напомнят о себе в вечернее время в виде высокого давления. Снять эмоциональное напряжение помогут любые способы релаксации – от теплого душа и любимого кота до занятий йогой и музыкой для медитации.
Прием некоторых лекарств (на основе женьшеня, лимонника, цикория, элеутерококка, а также сужающие сосуды капли для носа) провоцируют повышение АД в вечернее время. Такая проблема знакома и 5 % женщин, которые принимают контрацептивы.
У кардиологов есть понятие «пятничная гипертония». Этим термином они окрестили пациентов, у которых резко повышается давление в пятницу вечером и на выходных из-за употребления большой дозы горячительных напитков. По мнению медиков, прием алкоголя 1 раз в неделю – это уже 1-2 стадия алкоголизма.
Без отказа от этой вредной привычки бороться с гипертонией бессмысленно. Степень своей зависимости поможет определить любой профессиональный опросник на медицинском сайте наркологов.
Продукты питания, повышающие давление
Если выявлена склонность к повышению давления вечером, надо пересмотреть свой рацион в сторону уменьшения количества опасных в этом плане продуктов:
- Солений, гастрономических деликатесов с повышенным содержанием соли;
- Газированных сладких напитков;
- Кондитерских изделий;
- Чая, кофе, энергетических напитков;
- Тяжелых жирных блюд и копченостей;
- Некоторых морепродуктов (селедки, красной икры);
- Пряностей и острых специй;
- Консервированных продуктов;
- Сахара и сладостей;
- Сливочного масла, сливок, сметаны, соленых сыров и других животных жиров.
При склонности к гипертонии организм мгновенно реагирует высокими параметрами АД на поступление питательных веществ из этого перечня, так как продукты их распада сужают сосуды, забивают их холестериновыми отложениями, шлаками и токсинами.
Другие причины вечерних перепадов давления
Повышение АД вечером может быть тревожным звонком, предупреждающим о возможных заболеваниях:
- Мочеполовых органов;
- Остеохондроза;
- Ожирения;
- Черепно-мозговых травм.
Мочеполовая система и повышение АД
Дисфункция почек провоцирует изменения водно-солевого баланса, это приводит к задержке излишка жидкости в органах и системах. Воспаление надпочечников может вызвать гормональные сбои, также вызывающие рост АД. Гипертонию провоцируют разные заболевания:
- Пиелонефрит;
- Цистит;
- Почечнокаменная болезнь.
Чтобы проверить работу эндокринной системы, почек и надпочечников, надо обратиться к эндокринологу и нефрологу соответственно. Дополнительно у мужчин артериальную гипертензию вызывает воспаление предстательной железы, которое часто протекает бессимптомно, но может давать такую реакцию.
Остеохондроз и давление
Водители, офисные служащие и все, у кого сидячая работа, часто страдают остеохондрозом – предпосылкой повышенного АД. Из-за неправильного распределения нагрузки на позвоночник, когда мышечный корсет не справляется со своими защитными функциями, он постепенно искривляется.
Защемление нервных окончаний, особенно в шейном отделе, приводит к сужению сосудов (в первую очередь, головного мозга), обеспечивающих кислородом и питательными веществами мозг, сердце и другие органы. Возникает кислородная недостаточность, сопровождающаяся ростом давления, болью в голове, тяжестью в затылке и пульсацией в глазах и висках.
Максимальную нагрузку позвоночник испытывает именно вечером, этим и объясняются перепады АД. Уменьшить негативное влияние таких последствий поможет массаж и зарядка для шейного отдела позвоночника в течение рабочего дня. Для этой цели подходят наклоны головы в разные стороны без движения плеч.
Ожирение и АД
Избыточный вес создает для сердечно-сосудистой системы серьезную дополнительную нагрузку. Кроме того, полнота, как правило, сопровождается отеками. Все это может создавать предпосылки для вечернего повышения АД.
С целью профилактики больным с ожирением рекомендуются пешие прогулки на свежем воздухе, адекватные физические нагрузки, сбалансированный рацион питания с низким потреблением соли и отказом от жирных, копченых и жареных блюд. Холестериновые отложения на стенках сосудов также являются следствием неправильного питания и предпосылкой повышения артериального давления.
Признаки повышения АД
Если вечером ухудшается самочувствие, прежде всего, надо убедиться, что причиной является именно повышенное АД. Если под рукой нет тонометра, можно определить проблему по ряду признаков. При резком скачке давления наблюдаются характерные симптомы:
- Боль в затылке спазматического характера;
- Шум в ушах;
- Пульсация в височной части головы;
- Слабость, быстрая утомляемость;
- Учащение сердечных сокращений;
- Дискомфорт в груди;
- Расстройство сна;
- Высокая раздражительность и тревожность.
Из-за спазма сосудов у пострадавшего темнеет в глазах, возникает слабость на грани с головокружением. Сбои в работе сердечно-сосудистой системы сказываются на качестве сна: он может быть поверхностным, беспокойным, не обеспечивающим отдыха.
Часто пациенты жалуются на онемение в кончиках пальцев. Все вышеперечисленные признаки позволяют заподозрить гипертонию и другие серьезные болезни, поэтому следует обратиться за медицинской помощью как можно скорее.
Как снижать высокое АД
Гипертонику, прежде всего, необходим свежий воздух, поэтому помещение, в котором находится пациент, надо срочно проветрить.
Больному надо придать позу полулежа, предложить успокаивающее лекарство с валерианой, пустырником или капли корвалола, валокардин (30 капель). Аптечка при нестабильном давлении должна быть укомплектована препаратами с картоприлом, быстро выравнивающими давление.
Если слабость в конечностях, боль в висках, тахикардия и тошнота связаны с приемом алкоголя, облегчить симптомы помогут спазмолитики: Но-шпа, Баралгин, Спазмолгон, Спазган. Употребление алкоголя даже у здоровых людей вызывает кратковременный скачок давления.
Средства от повышенного давления
Гипертонию надо лечить в комплексе:
- Диета;
- Фитотерапия;
- Медикаменты;
- Санаторно-курортные мероприятия.
Сбалансированному рациону отводится особая роль в восстановлении нормального АД. Корректируя меню, гипертонику надо обратить особое внимание на «вредные» продукты:
- Жирное мясо;
- Консервированные продукты;
- Полуфабрикаты;
- Быстрые перекусы (фаст-фуд);
- Напитки с кофеином;
- Спиртные напитки.
Пренебрежение этими ограничениями часто приводит к гипертоническому кризу. На первых стадиях гипертонии хорошо помогают лекарственные травы. Для борьбы с высоким давлением народная медицина предлагает настои таких растений:
- Шиповника;
- Алоэ;
- Календулы;
- Боярышника;
- Калины;
- Брусники;
- Листьев малины;
- Пустырника.
Все растительное сырье (кроме алоэ) перерабатывают в виде настоек и отваров. Можно использовать их для монотерапии или готовить сборы. Из алоэ получают сок, который надо пить по 3-4 капли на протяжении 30 дней.
При устойчивом повышении АД необходимы медицинские препараты. Схема лечения и выбор медикаментов находятся в компетенции терапевта. Эксперименты с лекарствами и дозировкой могут закончиться печально, так как неконтролируемое АД является причиной инфарктов, инсультов, почечной недостаточности.
Профилактика
Чтобы разобраться в причинах своего плохого самочувствия, понаблюдайте, в какие моменты повышается давление: после приема таблеток или алкоголя, после определенной еды или физических нагрузок, после ссоры или перемены погоды, при обострении хронических болезней (почек, позвоночника).
Меры, предупреждающие перепады давления, универсальны:
- Сбалансированное питание: если исключить из рациона тяжелые продукты и не переедать вечером, можно рассчитывать на хороший результат. Ведите пищевой дневник, в котором можно фиксировать свое меню и показатели тонометра после каждого нового блюда. Лечить гипертонию без диеты невозможно: лишние жиры и соль уничтожают эффект от гипотензивных препаратов.
- Полноценный сон – основа здоровья, поэтому гипертоники должны высыпаться. Вместо сильнодействующих снотворных на ночь лучше выпить травяной чай из мяты, мелиссы, пустырника.
- Адекватные физические нагрузки – залог здорового образа жизни. Утренняя зарядка, пешие прогулки вечером, активные передвижения в течение дня улучшают кровоток и эластичность сосудов – гарантии нормального АД.
- Контроль веса, настроения и вредных привычек означает, что надо своим состоянием (не нервничать по пустякам, освободиться от вредных привычек, идентифицировать себя как «человек, который худеет»).
- Неблагоприятная экологическая обстановка также провоцирует приступы повышения АД, поэтому опасно травить себя выхлопными газами, никотином (в том числе и пассивным курильщикам), другими вредными испарениями. Чаще выбирайтесь на природу, установите в помещении воздухоочиститель.
- Грамотная реакция на стрессовые ситуации. Стрессов в современном мире вряд ли удастся избежать, важно правильно реагировать на изменение биоритмов и находить выход из ситуации с минимальными для здоровья потерями.
При наличии основного заболевания (почечной недостаточности, черепно-мозговой травмы, проблем с позвоночником, наследственных или возрастных факторов) его обязательно надо лечить. Симптоматическое лечение высокого АД и другие полумеры только смазывают картину, затрудняя диагностику и увеличивая риск возникновения гипертонического криза и его тяжелых последствий. Если приняты все меры профилактики, а давление к вечеру постоянно растет, надо срочно пройти обследование.
Как распознать и вылечить артериальную гипертензию 1 степени?
Повышенное давление уже давно не редкая патология. Современный темп и образ жизни, постоянные стрессовые ситуации и вредные привычки сразу отражаются на состоянии человека. На артериальное давление влияет питание, режим работы и отдыха и, конечно, наличие вредных привычек. Наличие хронических недугов, таких как почечная недостаточность или печеночная недостаточность. Единичные случаи резкого скачка давления не представляют опасности, но если отклонения от нормы становятся постоянной проблемой, тогда предполагают, что развивается артериальная гипертензия 1 степени или гипертоническая болезнь. Это сигнал что у человека возникла серьезная и опасная болезнь. Первая степень это только начало серьезных нарушений. Если вовремя определить и начать лечение тогда недуг можно остановить и предупредить серьезные осложнения и инвалидность.
Что это такое?
Артериальной гипертензией 1 степени принято считать систематическое повышение артериального давления. Отклонением от нормы считают повышение систолического давления до 140 мм рт. ст. или выше, а диастолическое выше 90 мм рт. ст. Подозревать отклонение можно только после не менее трех измерений давления. Важным аспектом измерения показателей также является полный покой, разное время и отказ от препаратов, которые испортят показатели, в особенности таблетки, понижающие артериальное давление. Испортить показатели могут симптомы хронических недугов, таких как сердечная недостаточность, сахарный диабет, почечная недостаточность, затяжная гипертоническая болезнь.
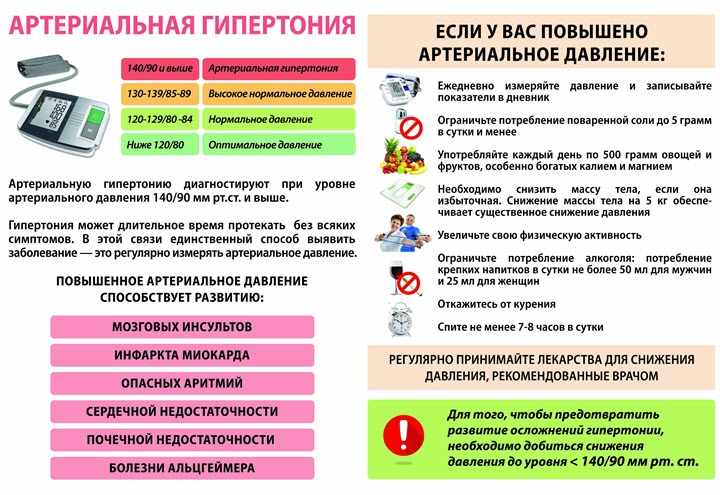
Причины
Гипертензия 1 степени как начальная стадия гипертонии может возникнуть из-за массы причин. Но так как заболевание устойчивое, а развивается постепенно, этому содействуют множество факторов. Чем больше риск и количество располагающих факторов, тем выше риск стать гипертоником и получить инвалидность.
Среди основных факторов развития недуга следует выделить:
- возраст старше 35–40 лет;
- принадлежность к мужскому полу;
- беременность;
- регулярные стрессы и перенапряжения;
- вредные привычки;
- прием располагающих к гипертонии препаратов;
- артериосклероз в анамнезе;
- высокий уровень холестерина;
- расстройства эндокринной системы;
- нарушенный обмен веществ;
- сахарный диабет;
- заболевания почек и печени;
- заболевания щитовидной железы и надпочечников;
- гормональные расстройства;
- почечная недостаточность;
- печеночная недостаточность;
- избыточная масса тела и ожирение;
- низкая подвижность;
- чувствительность к изменениям погоды;
- наследственность.
Некоторые из этих факторов связаны и тогда риск неизбежен. Например, у курильщиков практически всегда есть проблемы с проходимостью сосудов, атеросклеротические бляшки для них не редкость. А сниженная физическая активность практически всегда приводит к проблемам с весом, это также большой риск. Чем больше факторов возникает одновременно, тем выше риск получить гипертонию.
Риск делят на 2 типа, который купируются или нет. Начать заниматься спортом или бросить курить совсем несложно, а вот повлиять на наследственность или исключить гипертензию при беременности невозможно. В большинстве случаев инвалидность при плохой наследственности избежать сложно.
Высокий риск развития гипертензии не должен стать причиной безразличия к своему здоровью, конечно, наличие одного из факторов уже дает шансы стать гипертоником, но болезнь успешно лечиться. Важно вовремя диагностировать заболевание на начальной стадии. От самого пациента понадобиться запастись терпением, а также кардинально поменять свой образ жизни.
Симптомы
Установить что это артериальная гипертония 1 степени на основании симптомов достаточно сложно, ведь с началом развития заболевания человек выглядит абсолютно здоровым, а незначительные проявления возникают только при повышении давления. Но отсутствие симптомов повышает риск, а поставить диагноз невозможно.
Артериальная гипертензия 1 степени считается начальной стадией и незначительное повышение артериального давления можно пропустить, а обнаружить отклонения можно случайно. Человек может ощущать легкое недомогание, головную боль, которая возникает периодически при скачках. Все эти общие симптомы часто путает просто с переутомлением, колебанием погоды. Серьезные нарушения или признаки на начальной стадии, как правило, не наблюдаются.
При 1 степени гипертензии даже при осмотре врача нельзя обнаружить изменений глазного дна, а нормальная работа сердца и отсутствие проблем с мочеиспусканием и вовсе не дают повода беспокоиться.
Иногда, кроме общего недомогания, могут наблюдаться:
- необъяснимая усталость;
- головокружение;
- шум в ушах;
- сердечная недостаточность.
Главным признаком считают головную боль, но ее легко спутать с другими нарушениями, ведь причин для головной боли множество. Особенность головной боли при гипертензии является ее непостоянство, признаки возникают, время от времени, когда повышается давление в артериях. Гипертония 1 степени вызывает головные боли в области теменной части головы или в затылке.
Все симптомы гипертонии возникают уже с развитием заболевания. На 3 и 4 степени диагностировать гипертензию уже можно только на основании симптоматики. Для обращения к врачу на начальной стадии причиной должны стать даже самые незначительные проявления, а потвердеть диагноз можно после дополнительных обследований. Таким способом можно избежать серьезных осложнений или инвалидность.
Диагностика
В первую очередь необходимо подтвердить устойчивое повышение артериального давления. Измерения должны делаться регулярно на протяжении нескольких недель. Врач должен наблюдать колебания, и видеть зависимость повышения от внешних факторов. После необходимо установить тип заболевания. Недуг может проявляться вторично вследствие других болезней или проявляться как симптом внутренних расстройств. Тогда необходимо вылечить эту причину и гипертония 1 степени отступит сама. Если заболевание первичное, тогда необходимо собрать анамнез пациента и провести дополнительные обследования. Важно выяснить причину и определить риск.
Отличительной чертой гипертензии является изменения показаний на левой и правой руке, как правило, они отличаются. Следующие измерения необходимо проводить на руке с повышенным давлением. Обычно показатели наблюдает около недели, этого времени вполне достаточно, чтобы установить устойчивое повышение давления.
Из анализов для диагностики гипертонии назначают общий анализ крови и мочи. По крови определяют соотношение:
- сахара;
- гемоглобина;
- кальция;
- калия;
- креатинина;
- гематокрита.
Кроме того, необходимы анализы липидного состава, а также холестериновые пробы для определения возможного артериосклероза или риск его развития.
Немаловажно также провести обследование сердца, обязательными манипуляциями являются электрокардиограмма и рентген сердца. При обнаружении патологий дополнительно проводят ультразвуковое обследование. Если на основании этих обследований диагноз гипертоническая болезнь подтвердился, тогда диагностику завершают, а после назначают соответствующее лечение.
Если причина повышения давления заключается в других заболеваниях внутренних органов, тогда могут понадобиться другие обследования. В каждом отдельном случае перечень анализов назначается индивидуально. А также может понадобиться дополнительная консультация других профильных специалистов, если гипертоническая болезнь не результат нарушений сердца.
Лечение
После постановки диагноза гипертоническая болезнь, на основании результатов анализов назначают лечение. Оно может занять много времени, поэтому необходимо запастись терпением и помнить, что если не лечить гипертензию она станет хронической и приведет к серьезным последствиям.
Начинать лечение необходимо с изменения своих привычек, а также образа жизни. Особое внимание важно обратить на здоровый сон, отдых, занятия спортом, избегание стрессовых ситуаций. Кроме медикаментозного лечения, необходимо соблюдать специальную диету и все рекомендации лечащего врача.
Лекарственные препараты
Только специалист кардиолог может подобрать эффективный препарат. При гипертензии у человека наблюдаются другие нарушения, поэтому все это необходимо учитывать.
Комплекс препаратов для лечения первой стадии гипертензии включают:
- мочегонные средства;
- сосудорасширяющие препараты;
- статины;
- успокоительные средства.
В выборе безопасного и эффективного препарата важную роль играет возраст больного, прием других препаратов и индивидуальные особенности, которые должен учитывать врач. Комбинация препаратов помогает уже после нескольких приемов, но полностью избавиться от гипертензии удается не каждому, многим при неправильном лечении грозит инвалидность.
Диета
Большое значение при лечении легкой гипертензии имеет правильное питание. Оптимизация ежедневного рациона первый шаг к скорейшему выздоровлению. Такое начало лечения предупредит более сложный диагноз.
Чтобы избежать закупорки сосудов и предупредить венозную недостаточность, которые чаще всего приводят к повышению давления нужно уменьшить потребление животных жиров, ведь холестерин главный виновник артериосклероза.
В рацион должны входить:
- фрукты и овощи;
- мясо только диетических видов;
- молочные продукты.
Главная задача диетического питания снизить уровень вредного холестерина. Кроме того, здоровое питание убережет от других заболеваний, которые также могут послужить причиной повышенного давления. Сердечная недостаточность, почечная или печеночная недостаточность усугубляет болезнь, а правильное питание поможет этих осложнений избежать.
Диету нужно соблюдать во время лечения, но важно ее придерживаться в целях профилактики.
Если болезнь на начальной стадии удалось побороть, тогда важно не допустить ее возникновения вновь. Заниматься профилактикой нужно на протяжении всей жизни. Только правильное питание, отказ от курения и алкоголя, а также умеренные физические нагрузки не допустят повышения давления даже единожды.


